Alertan por secuelas de Covid
Cd. de México (21 febrero 2021).- El pandémico azote del SARS-CoV-2, que ha cobrado indiscriminadamente 2.4 millones de vidas en el mundo, agota las capacidades y la salud de poblaciones enteras. Y la deuda a futuro aumenta cada día.
No sólo por aquellas personas con padecimientos crónicos del corazón, diabetes, cáncer o cualquier otro, a quienes tocará lidiar con las consecuencias de la falta de atención apropiada durante la contingencia sanitaria.
Sino también por todos los que, a mayor o menor coste, han logrado sobreponerse al Covid-19, mas no así a su amplia y abigarrada estela de efectos a largo plazo.
«Todas las secuelas físicas y emocionales de Covid-19, porque sabemos que deja un síndrome posterior al problema meramente infeccioso.
«Problemas del orden de fatiga, emocionales, gente que no se va a sentir bien. Y todo eso va a dejar una gran deuda para la salud pública», proyecta el infectólogo Alejandro Macías.
Escenario descuidado y dejado totalmente de lado en tanto la prioridad actual de los saturados servicios de salud sea sacar adelante a la mayor cantidad de pacientes con casos agudos. Aún cuando quienes engrosan las cifras de población recuperada en realidad no han podido hacerlo por completo.
«Como el enfoque está siendo ahorita más atender la parte aguda, eventualmente esto, que va a impactar a la salud pública y que está impactando ya la calidad de vida de las personas que no están pudiendo regresar a su vida cotidiana al 100 por ciento por estas secuelas, pues sí vamos a tener que voltear a verlo. Porque es importante lo que está sucediendo», subraya en entrevista la química farmacobióloga Carol Perelman.
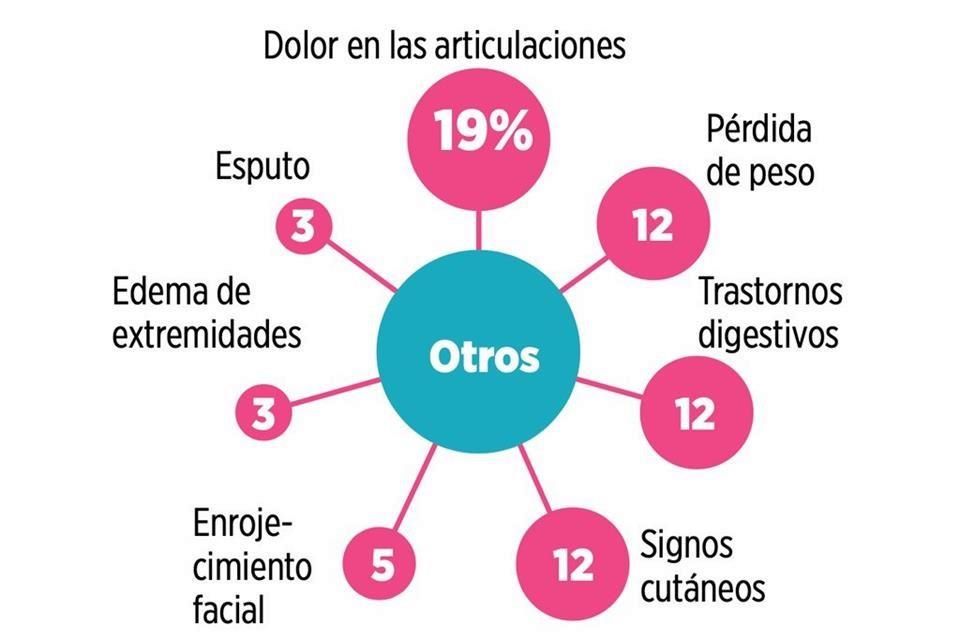
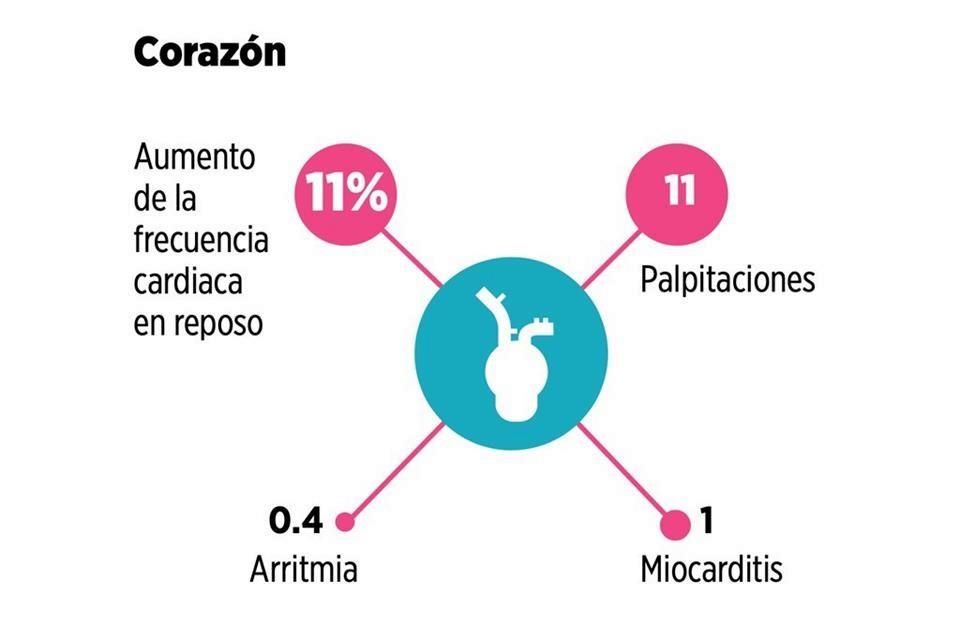
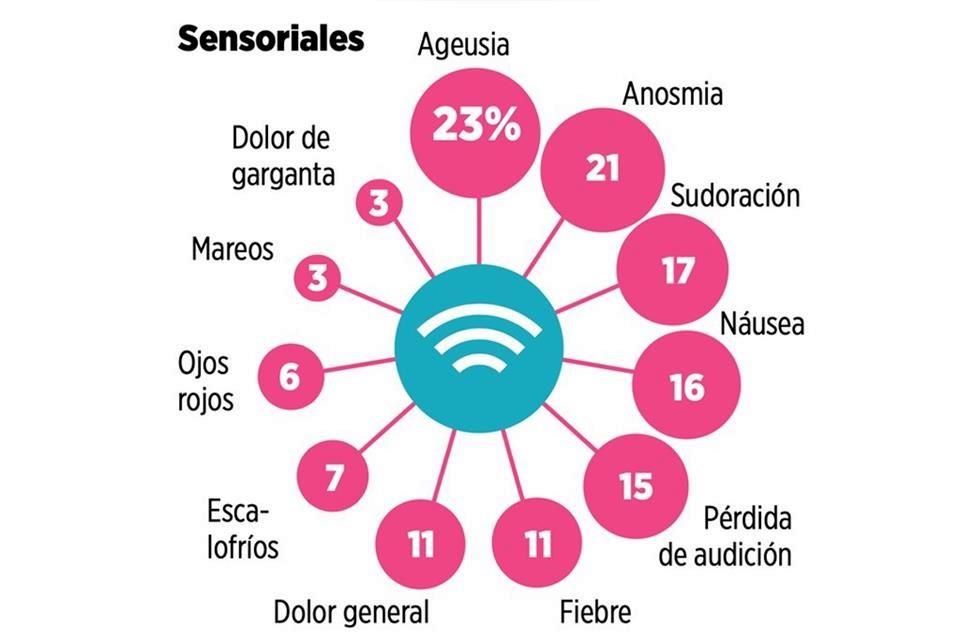
Dolores de cabeza, sensación de falta de aire, palpitaciones, insomnio, ansiedad, mente nublada, articulaciones adoloridas, el olfato y el gusto que no regresan a ser como eran, y una prolongada y debilitante fatiga crónica. ¿Así es ganarle al virus?
Al menos así lo enlistan un grupo de siete investigadoras, médicas clínicas y comunicadoras de ciencia -Perelman entre ellas-, en el que es el estudio más completo hasta ahora realizado en torno a las secuelas persistentes más allá de la fase infecciosa del Covid-19.
Una revisión sistemática y metaanálisis estadístico que las científicas hicieron de 15 estudios, elegidos entre más de 18 mil piezas de literatura médica y científica elaboradas en 2020, obteniendo información de más de 47 mil pacientes de entre 17 y 87 años procedentes de naciones como México, Estados Unidos, China, Egipto, Australia y países europeos.
«Pensamos que lo mejor era, de una manera sistemática, ver todos los estudios y de ahí poder hacer la prevalencia de cada uno de los síntomas, para así poder tener una gran fotografía», explica a Grupo REFORMA la doctora en epidemiología y genética molecular Sandra López León, coautora del estudio publicado en calidad de pre-print el pasado 30 de enero en la plataforma MedRxiv.
«Nos llamó la atención incluso que no había ni siquiera un consenso en cómo llamarlo. Había estudios que lo llamaban ‘síntomas persistentes’, ‘Covid crónico’ o ‘síndrome postCovid'», añade Perelman.
«Hasta tuvimos nosotras que hacer una discusión interna para poder decidir cómo lo íbamos a nombrar en el estudio. Nos decidimos por ‘efectos de largo plazo’; efecto, porque englobamos los síntomas, signos y parámetros de laboratorio anormales».
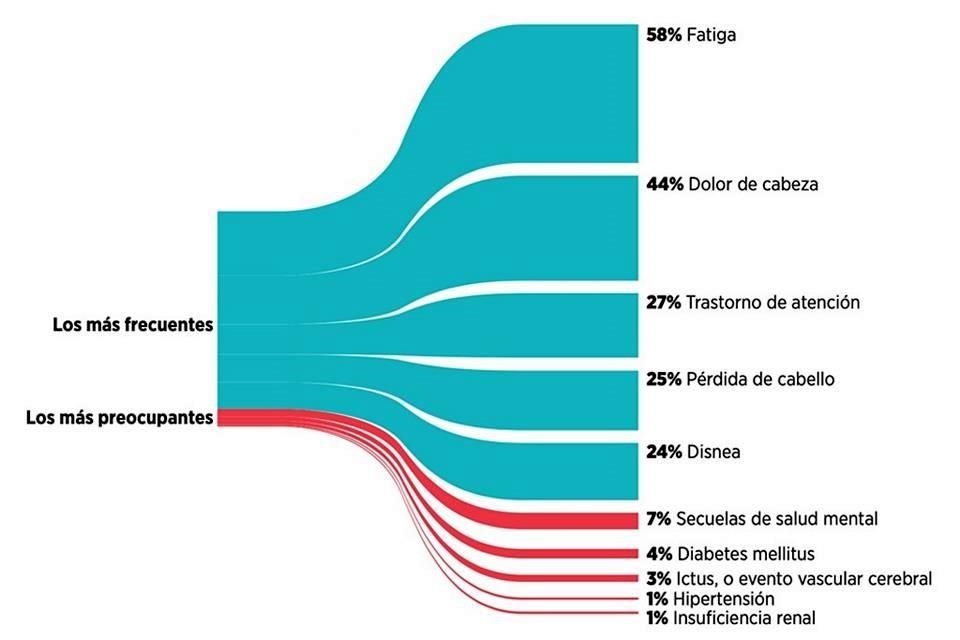
El resultado de su análisis es un listado con más de 50 efectos, de los cuales el 80 por ciento de los sobrevivientes de la enfermedad permaneció con al menos uno, siendo precisamente la fatiga el de mayor prevalencia, en el 58 por ciento de los casos, seguido del dolor de cabeza, en el 44 por ciento, y el trastorno de atención, con 27 por ciento.
«Esto último engloba varios síntomas de los que las personas se quejan: de andar un poco confundidos, de no poder seguir el hilo de las conversaciones o de alguna idea; batallan para concentrarse, tienen alteraciones en la memoria», detalla la psiquiatra Rosalinda Sepúlveda, también coautora del estudio.
Asimismo, cuestiones como dificultad para respirar -o disnea-, tos, dolor en el pecho, fibrosis pulmonar y baja capacidad de difusión pulmonar.
«Ya en los pacientes de SARS-CoV-1 se había visto que, pasado un año, las personas todavía tenían el pulmón dañado; inclusive en muy, muy pocos casos seguía la fibrosis pulmonar después de 10 años», ilustra López León.
Todo lo cual objeta esa falaz e ilusoria idea de que quien se ha curado de la enfermedad se encuentra ya sano y salvo, al cobijo de la inmunidad desarrollada y fuera por completo del mapa de riesgo.
«No es nada más: ‘Ya me dio, ya tengo inmunidad, sigo con mi vida’ y todo vuelve a la normalidad. No. Resulta que hasta el 80 por ciento de las personas recuperadas, independientemente de la gravedad de la enfermedad que atravesaron, son personas que están teniendo secuelas, síntomas, efectos, y no se están mejorando», reitera Sepúlveda, investigadora de la Escuela de Salud Pública de Harvard.
«Quizá por estar todo el mundo ahorita más enfocado en la parte aguda y salvando vidas, no estamos mirando a estas secuelas que están quedando en el 80 por ciento de los sobrevivientes. Sin embargo, sí va a ser una secuela que nos va a dejar la Covid, es algo importante. Estas personas no están regresando a su salud preCovid», remarca Perelman.
Si bien algunos de estos efectos no representan mayor riesgo, hay varios que sí resultan de cuidado considerable, como la hipertensión, insuficiencia renal o diabetes mellitus. En especial si se tiene en cuenta que este tipo de condiciones suelen estar vinculadas al desarrollo de cuadros severos de Covid-19.
Y aunque éstos últimos figuran entre los efectos de menor prevalencia en el estudio de las científicas, presentes apenas entre un 1 y 4 por ciento de los sobrevivientes, tales fracciones adquieren relevancia al recordar que hay arriba de 61 millones de recuperados en el mundo, más de millón y medio en México, de acuerdo con el tablero del Centro de Ciencia e Ingeniería de Sistemas (CSSE, por sus siglas en inglés) de la Universidad Johns Hopkins.
«En la medida que tengamos mucha gente con esas enfermedades y que tengan un descontrol, pues hay más posibilidades de que tengamos complicaciones y saturación en los hospitales, y una mayor mortalidad», advierte Macías.
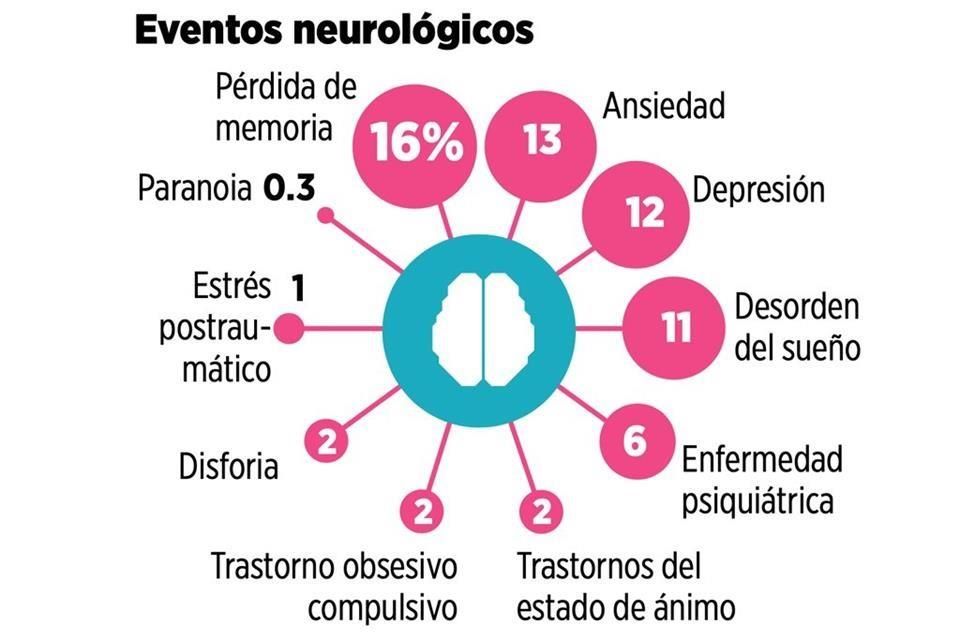
Asimismo, entre los efectos que también son de especial preocupación se ubican todos aquellos de orden psicológico, psiquiátrico y neurológico, como los trastornos de atención, de estrés postraumático y del sueño, así como la pérdida de memoria, ansiedad, depresión y paranoia.
«No sabemos si es el virus propiamente el causante de deterioro cognitivo y neurológico, o si es el paquete completo del virus, la respuesta inflamatoria, el aislamiento, la falta de interacción social y que deja de haber estimulación; es algo complicado.
«Pero los servicios de psiquiatría van a estar realmente mucho más saturados de lo que ya estaban», alerta Sepúlveda.
«Va a ser inclusive una consecuencia seria para el sector salud, el sector público, porque el personal ha estado enfrentado a una situación muy difícil, de una gran tensión, de temor, de fatiga; y eso, sin duda, pega en el ánimo, en la satisfacción del trabajo. Y si además se hace en condiciones precarias como frecuentemente ocurre en los hospitales mexicanos, sin duda va a dejar una secuela muy importante en el ánimo de los trabajadores de la salud», complementa Macías.
Al final, el trabajo de las científicas lo que hace es ampliar el panorama de comprensión de un virus del cual hace tiempo quedó descartado fuera causante de no más que una mera enfermedad respiratoria, sin tener claros los alcances de su impacto en la salud.
Lo siguiente es profundizar en aspectos como el tiempo que persisten los efectos, pues aunque algunos se presentaron únicamente por unas semanas, otros lo hicieron hasta por 110 días, que fue la duración máxima de uno de los estudios. Así como recabar otros efectos no considerados, y catalogar toda la información de forma más metódica y estructurada.
«Se tiene que estratificar por la historia personal del paciente, y luego también por la historia del Covid agudo; después por otros factores como edad, severidad, comorbilidades», precisa López León.
«Las encuestas eran cerradas, entonces muchas personas que tenían más síntomas no tenían donde reportarlas. Eso es un llamado, quizás, a que cuando se hagan estas encuestas tengan un espacio en blanco para que los pacientes puedan reportar qué más tienen», agrega Perelman. «Apenas estamos en la puntita del iceberg».
Con tan contundente evidencia sobre el menoscabo prolongado a la salud por culpa del Covid-19, aquello que parece más lógico y que los especialistas apuntan como una necesidad es la instauración de clínicas o unidades de atención postCovid, capaces de encargarse del vasto abanico de secuelas.
«Aquí el enfoque debe de ser mucho más sistémico y con equipos multidisciplinarios, porque desgraciadamente no es que estemos hablando de que se presenta el ictus o la pérdida del olfato. El 80 por ciento de sobrevivientes presenta al menos un efecto, pero en muchos es más de uno. E involucra a tantos sistemas que vale la pena verlo con una perspectiva muy holística, muy integral», remarca Perelman.
A decir de la integrante de la Sociedad Mexicana para la Divulgación de la Ciencia y la Técnica (Somedicyt) y de la Red Mexicana de Periodistas de Ciencia, esfuerzos de este tipo ya han comenzado, por ejemplo, en Estados Unidos, en hospitales como el neoyorquino Mount Sinai, así como en otros espacios e instancias.
«Sí hay médicos que se están abocando ya a empezar a ver esto del ‘long Covid’. Todos los rehabilitadores, los fisioterapeutas ya están comenzando con protocolos de terapias pulmonares, por ejemplo, para los recuperados que salen de terapias intensivas y requieren terapias posthospitalarias.
«Sí se está comenzando y sí hay médicos que están empezando a mirar esto. Pero falta mucho, falta mucho porque ni siquiera tenemos una definición. Ni siquiera tenemos un nombre todavía».
En México, no obstante, no parece haber alguna iniciativa de gran alcance en esta materia, percibe Malaquías López, especialista en Salud Pública de la UNAM.
«Mi impresión es que no hay ninguna previsión. Así como no lo tenemos para otras cosas, tampoco existe dentro del sistema de salud nacional una preparación para lidiar con este tema de las complicaciones postCovid. No hay nada, y dada la impericia -por no decir incapacidad- de las autoridades públicas al respecto, pues ni siquiera les importa», lamenta el miembro de la Comisión para la Atención de la Emergencia de la UNAM.
«En los servicios públicos prácticamente debería ser una obligación. Así como se pensó en poner camas y ventiladores, pues ahora pensar en tener un centro de consulta, de referencia o por lo menos un sitio de internet donde los médicos pudieran consultar acerca de esto, con qué frecuencia, qué tipo de alteraciones y qué tipo de manejo sería prudente para estos pacientes».
En todo caso, López refiere a un grupo de trabajo creado en el Instituto Nacional de Cardiología específicamente para atender a pacientes con secuelas y alteraciones cardiovasculares o de algún otro tipo.
«Personas que regresan a los servicios manifestando problemas como una insuficiencia respiratoria subsecuente o problemas de debilidad extrema, incluso fallas orgánicas como hígado o riñón.
«Pero estamos hablando de algunas decenas de pacientes que originalmente fueron atendidos en esa institución», expresa el especialista.
Y, sobre todo, estima una gran mortalidad a causa de estos efectos persistentes.
«Las personas pueden llegar a morir por las complicaciones posteriores, no por la Covid misma. Pero eso a nadie le importa. Se dice que (el paciente) ya se salvó de la Covid, y tan tan».
Al ser todavía materia susceptible de mucho estudio por parte de los expertos, y sin aún conocer los factores de riesgo que derivan en determinado efecto a largo plazo o si es por completo una lotería, la única recomendación que queda es evitar contagiarse de Covid-19.
«Prevenirlo como ya sabemos: que es el cubrebocas, es la distancia y también la vacunación. Con estas medidas seguro previenes el Covid de largo plazo, porque todavía no conocemos qué lo determina», enfatiza la química farmacobióloga Carol Perelman.
No bajar la guardia ni creer en aquello de que habiendo superado la fase infecciosa se está libre de riesgo. Pues las reinfecciones son una posibilidad real, en especial con las nuevas variantes del virus, y no se sabe si la segunda vez pueda ser mucho más grave que la primera, como en el caso del dengue, advierte la psiquiatra Rosalinda Sepúlveda.
«Nada me hace pensar que el que te haya dado una vez, la segunda vaya a ser mejor o vaya a estar más fácil. No sabemos tampoco si el virus se queda guardado en algún lugar, como lo hace herpes.
«Hay mil cosas que no sabemos porque es un virus nuevo y tenemos que estar atentos. La población no debe de bajar la guardia, los cuidados deben de seguir teniéndose hasta que sepamos un poquito más», sugiere la investigadora de la Escuela de Salud Pública de Harvard.
Lograr una verdadera y comprometida contención del virus, insta Malaquías López, para quien hasta ahora México no ha hecho tal esfuerzo, e incluso la enfermedad se ha normalizado entre la población, a pesar del enorme número de enfermos y fallecidos.
«Aquí nada más se ha decidido mitigar, y esa mitigación quiere decir que no estamos haciendo nada eficaz para evitar que se den las nuevas infecciones y que estén por todas partes apareciendo variaciones genéticas del virus. Al rato a lo mejor hasta nos vamos a sentir muy contentos de poder decir que tenemos nuestra propia variante», señala.
«Hay que tenerle por lo menos, si no temor, respeto (al virus). Tenerlo presente y pensar que la gente que sigue teniendo algún problema después de haberse infectado busque atención. Ahorita es donde puedan y como puedan; ojalá que hubiera también un canal que los guíe de a dónde dirigirse. Si no, la gente no tiene ni idea de qué hacer; simple y sencillamente ahí se quedan con sus secuelas, y siguen enfermos quién sabe cuánto tiempo».
Y, sobre todo, no rechazar la aplicación de la vacuna por escepticismo o temor a los efectos adversos, los cuales no son comparables en gravedad a los más de 50 que persisten tras reponerse a la enfermedad.
«Es importante entender el balance riesgo-beneficio, porque hay personas todavía que no se han decidido por vacunar. Y sí mandar el mensaje de que la vacunación es la segunda estrategia de salud más importante después del agua potable; una estrategia extraordinaria para prevenir y controlar enfermedades infecciosas», define Perelman.
«Ante lo que estamos viviendo, donde Covid está mandando al hospital al 19 por ciento de las personas, ¡pues oigan!, ¿por qué no vacunarse contra una enfermedad así? Además de que la vacuna sí previene el 100 por ciento de las muertes por Covid».